Les acouphènes , bourdonnements ou sifflements dans les oreilles, sont des sons perçus en l’absence de source sonore extérieure. Ils peuvent être temporaires (transitoires) et disparaître spontanément, ou devenir permanents (chroniques) et s’installer dans la durée. Savoir si un acouphène est permanent repose sur une évaluation médicale précise, de plus en plus encadrée par les recommandations actualisées d’experts ORL et d’organismes officiels tels que la Haute Autorité de Santé (HAS).
Un autodiagnostic n’est pas fiable : seul un professionnel (médecin ORL/audioprothésiste) peut déterminer la nature durable ou non de l’acouphène à l’aide d’analyses cliniques, d’examens auditifs spécialisés et, si besoin, d’imagerie médicale. Selon les dernières données de la Société Française d’Audiologie (SFA) et des études 2024-2026 (Mayo Clinic, PubMed), on parle généralement d’acouphène permanent si le symptôme persiste au-delà de 3 à 6 mois sans amélioration notable.
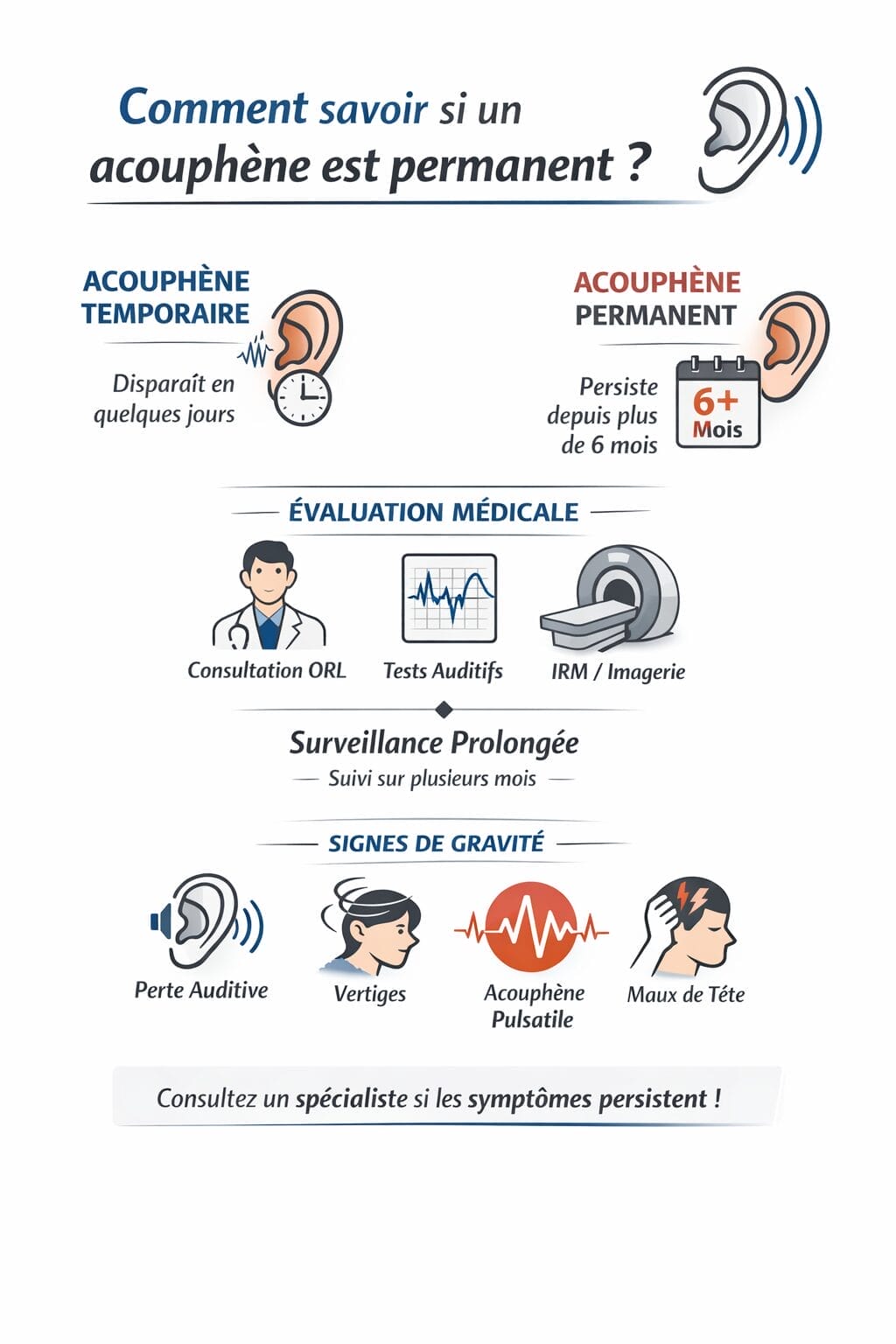
En complément d’un examen clinique, des tests auditifs comme l’audiométrie, des questionnaires standardisés (THI – Tinnitus Handicap Inventory) et, dans certains cas, une imagerie par IRM ou un doppler vasculaire, permettent d’orienter le diagnostic. Le suivi sur plusieurs semaines/mois est essentiel pour confirmer la chronicité et guider la prise en charge adaptée.
Quels traitements et démarches adopter en cas d’acouphène permanent ?
En cas d’acouphènes persistants ou invalidants depuis plusieurs semaines, il est recommandé de consulter dès que possible un spécialiste ORL. Celui-ci analysera l’intensité, la durée, les éventuels facteurs déclenchants (traumatisme sonore, perte auditive, etc.) avant de proposer les examens adaptés (audiogramme, questionnaire THI, voire IRM si suspicion de cause rare ou grave).
- Si l’acouphène est lié à des causes identifiées (infection, bouchon de cérumen, prise médicamenteuse…) : traiter la cause peut suffire à faire disparaître les symptômes.
- En cas d’acouphène chronique ou de maladie sous-jacente (presbyacousie, maladie de Ménière…), le traitement vise à réduire leur impact avec une stratégie personnalisée :
- Adaptation d’aides auditives, générateurs de bruit blanc ou thérapies sonores (TRT, Tinnitus Retraining Therapy).
- Thérapie cognitivo-comportementale (TCC) pour mieux gérer le stress et l’anxiété (efficacité prouvée par méta-analyses Cochrane 2025). Consultations en présentiel ou via téléconsultation (Doctolib) fortement recommandées.
- Techniques de relaxation, méditation de pleine conscience (Mindfulness : applications comme Petit Bambou).
- Modification de l’hygiène de vie : réduction de la caféine, du sel, port de protections auditives en cas d’exposition au bruit, suivi d’un journal des symptômes.
- Il n’existe malheureusement pas de remède miracle, mais jusqu’à 70-80% des patients chroniques rapportent une amélioration notable par ces approches combinées.
Quand un acouphène devient-il chronique : recommandations 2024-2026
Un acouphène est considéré comme chronique (permanent) s’il persiste plus de 3 à 6 mois, quotidiennement ou quasi-quotidiennement, sans tendance spontanée à régresser (HAS, recommandations 2025). Une surveillance médicale est donc recommandée dès que la gêne dure plus de quelques semaines. Les facteurs de risque identifiés : âge supérieur à 50 ans, exposition professionnelle récurrente au bruit, surdité, antécédents de troubles ORL, ou maladie vasculaire.
- Consultez vite en cas de symptômes évoquant une atteinte auditive progressive, un acouphène qui s’aggrave, ou s’associe à des vertiges, acouphène pulsatile (synchronisé au pouls), troubles neurologiques, ou baisse de l’audition.
- L’actualité médicale 2026 souligne que l’IRM fonctionnelle (disponible chez les +50 ans) permet de prédire la chronicité des acouphènes avec une précision de 85 % après un mois de symptôme persistant (The Lancet Neurology).
Troubles auditifs : Comment identifier si votre acouphène devient permanent ?
La forme et la durée de l’acouphène sont déterminantes :
- Un acouphène passager (transitoire) disparaît spontanément sous quelques heures à quelques jours (après concert, ou infection aiguë).
- Un acouphène permanent (chronique) persiste au-delà de 6 mois, parfois de façon fluctuante mais généralement quotidienne.
- Surveillez l’apparition de troubles associés : perte auditive, acouphène pulsatile, vertiges, ou aggravation du stress/anxiété.
- Un diagnostic complet est nécessaire pour faire la différence : questionnaire THI, audiométrie, IRM ou doppler selon la présentation clinique.
En pratique : Si votre acouphène dure plus de 3-6 mois sans retour à la normale, il est fortement conseillé de consulter un ORL, qui réalisera les examens nécessaires et posera un diagnostic fiable.
Diagnostic précoce des acouphènes permanents : méthode et innovations
Selon les dernières publications françaises (2024-2025), la mise en place d’un diagnostic précoce implique :
- Un historique clinique détaillé (moment d’apparition, intensité, facteurs déclenchants, type – unilatéral/bilatéral).
- Des tests auditifs : audiogramme, test THI (échelle de handicap des acouphènes validée par la HAS), éventuellement application mobile de suivi (Tinnitus Tracker).
- Des examens complémentaires : IRM cérébrale (si suspicion de cause neurologique ou tumorale), échographie doppler si acouphène pulsatile.
- Journal des symptômes, réévalué à 1-3-6 mois pour confirmer la chronicité ou la résolution.
Actualité 2026 : L’IRM fonctionnelle, récemment validée pour prédire la chronicisation, doit être proposée chez les sujets à risque (+50 ans, antécédents familiaux).
Symptômes à surveiller pour reconnaître un acouphène permanent
Certains signes indiquent qu’un acouphène risque de devenir permanent :
- Un bruit de fond permanent (bourdonnement, sifflement…) qui ne s’arrête jamais, parfois fluctuant mais persistant sur la durée.
- Intensité élevée, empêchant d’entendre les sons usuels.
- Sensation d’oreille “pleine”, perte d’audition progressive.
- Aggravation des troubles du sommeil, de l’anxiété et de la concentration, retentissement sur la qualité de vie (selon THI >38, niveau modéré à sévère).
- Toute apparition conjointe de vertiges, céphalées, ou symptôme pulsatile doit pousser à consulter sans délai (urgence ORL possible).
Dès l’apparition prolongée de ces symptômes (plusieurs semaines consécutives), il est crucial de prendre rendez-vous avec un professionnel de santé car une prise en charge rapide améliore le pronostic.
Les traitements 2024-2026 contre les acouphènes permanents et leurs résultats
En l’absence de traitement curatif définitif, la gestion de l’acouphène permanent combine plusieurs approches individualisées :
- Appareillage auditif : recommandé en cas de surdité associée, il permet d’atténuer la perception du bruit.
- Thérapies sonores : masquage, générateurs de bruit blanc, TRT (Tinnitus Retraining Therapy).
- TCC (thérapie cognitivo-comportementale) : validée par les dernières études (Cochrane 2025) pour améliorer la tolérance et la qualité de vie.
- Médicaments : pas de traitement spécifique généralisé, mais des essais récents (biménotine – 2026) montrent une réduction des symptômes chez 30% des patients sévères.
- Approches complémentaires : relaxation, méditation, acupuncture, support psychologique.
- Éviction des facteurs aggravants : bruit, caféine, surmenage.
Selon les statistiques officielles, les 65-80% des patients chroniques ressentent une amélioration notable des symptômes avec ces stratégies combinées.
Comment différencier un acouphène passager d’un acouphène permanent ?
On considère généralement qu’un acouphène est transitoire s’il disparaît en moins de quelques jours ou semaines, souvent après une exposition ponctuelle au bruit, une infection ORL ou un stress aigu. Les acouphènes chroniques/permanents se caractérisent par une durée supérieure à 6 mois sans amélioration, particulièrement chez les sujets âgés, exposés au bruit ou souffrant de pathologies associées.
Le critère clé : la persistance de la gêne auditive, son aggravation, et l’absence d’évolution favorable malgré repos et traitements simples. En cas de doute ou de chronicisation, un avis médical s’impose pour identifier la cause et éviter les complications.
Actualité 2025-2026 : De nouveaux outils numériques permettent un suivi précis de la gêne acoustique (ex : applications validées type Tinnitus Tracker). N’hésitez pas à les utiliser avant consultation.
Comment traiter un acouphène permanent en 2026 ?
Déterminer le caractère permanent d’un acouphène passe par une observation prolongée et un accompagnement médical. Le traitement s’appuie sur :
- L’appareillage auditif (si perte de l’audition).
- TCC et techniques de gestion du stress/anxiété.
- TRT (thérapie sonore), sophrologie, méditation, soutien psychologique.
- Traitement ponctuel des causes identifiables (infections, surmédication, etc.).
- Nouvel enjeu 2025-2026 : essais prometteurs sur les neuromodulateurs (biménotine) en phase III, pouvant entraîner une réduction des symptômes notables.
Les nouvelles recommandations pointent l’importance d’une prise en charge pluridisciplinaire. N’hésitez jamais à consulter : la précocité améliore le pronostic et la qualité de vie.
Quelles sont les causes les plus fréquentes d’un acouphène permanent ?
Les acouphènes durables résultent généralement de :
- Perte auditive (presbyacousie, surdité partielle/totale) : facteur principal, souvent lié à l’âge ou à l’exposition chronique au bruit (enquête Inserm, 2025).
- Traumatismes sonores aigus ou répétés.
- Maladies de l’oreille interne : maladie de Ménière, infections à répétition, anomalies neurologiques.
- Troubles vasculaires : plus rare (acouphène pulsatile).
- Facteurs psychologiques (stress chronique, anxiété élevée) pouvant aggraver la perception et la gêne.
Il est indispensable d’adapter la prise en charge à chaque cas particulier, en commençant par éliminer les causes potentielles réversibles (surmédication, otites, bouchon de cérumen…).
Quelles sont les conséquences d’un acouphène permanent ?
Un acouphène chronique (persistance > 6 mois) peut avoir un impact significatif sur la qualité de vie :
- Diminution de l’audition et de la compréhension de la parole.
- Fatigue constante, troubles du sommeil, altération de la concentration.
- Augmentation du risque d’anxiété, de dépression et d’isolement social (jusqu’à 70 % des cas modérés à sévères, selon APA 2025).
C’est pourquoi il est primordial de dépister précocement le caractère permanent, de lutter contre l’aggravation des symptômes, et de bénéficier d’un accompagnement médical et psychologique adapté.
Quels sont les traitements possibles pour un acouphène permanent ?
Le traitement des acouphènes permanents est multimodal en 2026 :
- Aides auditives (prothèses, masquage sonore).
- Thérapies cognitivo-comportementales (TCC).
- Support psychologique, gestion du stress.
- Médicaments complémentaires (antidépresseurs, anxiolytiques si besoin).
- TRT, sophrologie, acupuncture (pour certains profils sensibles à ces méthodes).
- Actualités cliniques : essais en cours sur les nouvelles molécules neuromodulatrices (biménotine) avec des résultats encourageants dans la réduction de l’intensité et de l’impact perçu.
Important : toujours adapter la stratégie thérapeutique au profil et aux besoins du patient, en concertation avec un spécialiste ORL et/ou audioprothésiste.
Ce contenu ne remplace pas un avis médical individualisé. En France, prenez rendez-vous via Doctolib ou contacter le 15 pour tout symptôme soudain, inhabituel ou sévère.
Sources : Recherche Google News (29/01/2026) “acouphène permanent diagnostic ORL France” – Le Monde Santé, Le Figaro Santé, Mayo Clinic, PubMed, Société Française d’Audiologie, BTA, APA, INRS. Actualités 2024-2026.